Vorhofflimmern ist die häufigste Herzrhythmusstörung des Menschen. Man schätzt, dass in Europa 4.5 Mio. Menschen betroffen sind. Zugrunde liegt eine rasche, ungeordnete Aktivierung der Vorhöfe, die zu unregelmäßigem und meist zu schnellem Puls führt.
Die Animation illustriert die normale (li.) u. gestörte (re.) Herzerregung (Quelle: Wikipedia).
Sinusrhythmus Vorhofflimmern
Vorhofflimmern kann anfallsweise (paroxysmal) auftreten oder dauerhaft vorliegen. Akut geht von Vorhofflimmern i. d. Regel keine Gefahr aus. Viele Meschen merken nicht, dass sie betroffen sind; andere hingegen leiden unter starken Beschwerden wie Herzrasen, Stolperschläge, Luftnot, eingeschränkte Belastbarkeit, Schwindel oder Enge a. d. Brust.
Vorhofflimmern ist eine wesentliche Ursache des Schlaganfalls. Hierzu kann es kommen, wenn sich im Vorhof ein Blutgerinnsel bildet und dieses mit dem Blutstrom fortgespült wird und ein Hirngefäß (Arterie) verstopft (Embolie). Selten bewirken solche Gerinnsel auch Durchblutungsstörungen in anderen Körperregionen (Bein, Herz, …).
Im Video schildert ein Patient mit Vorhofflimmern seine Erfahrungen (oben) bzw. wird der Mechanismus des Schlaganfalls veranschaulicht (unten).
Quelle: YouTube
Quelle: YouTube
Nicht jeder Patient mit Vorhofflimmern ist gefährdet, einen Schlaganfall zu erleiden.
Der Arzt sollte das individuelle Risiko mit dem sogenannten CHADS Vasc Score ermitteln und eine entsprechende Behandlung (s. u.) einleiten.
Diagnostik
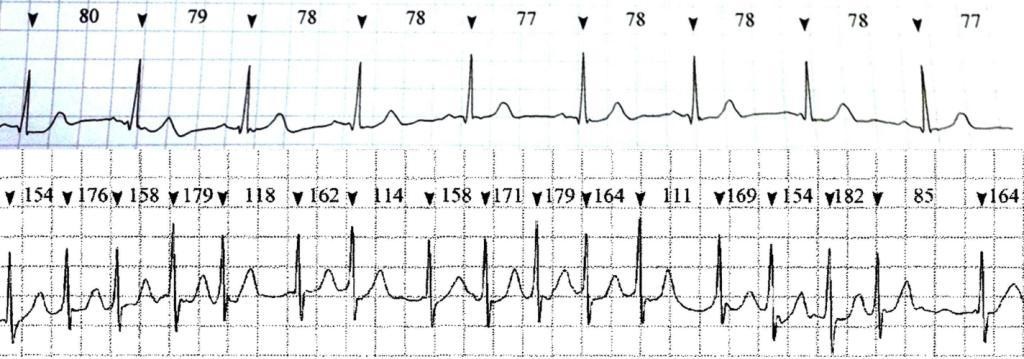
Vorhofflimmern wird mit dem Elektrokardiogramm (EKG) diagnostiziert. Tritt die Rhythmusstörung anfallsweise auf, dann ist häufig ein Langzeit-EKG zur Diagnose-Stellung erforderlich. In bestimmten Situationen kann die Diagnose nur mit Hilfe eines EKG-Ereignisrekorders korrekt gestellt werden. Hierbei handelt es sich um ein sehr kleines Gerät zur EKG-Aufzeichung, welches dem Patienten über Wochen mitgegeben oder unter die Haut implantiert werden kann. Das Bild zeigt Aufzeichungen eines EKG-Ereignisrekorders mit normalem Sinusrhythmus (oben) und Vorhofflimmern (unten).
Therapie
Am bedeutsamsten bei der Behandlung von Vorhofflimmern ist die Minimierung des Schlaganfall-Risikos. Hierzu ist in Abhängigkeit des individuellen Risikos eine Blutverdünnung erforderlich. Wenn diese wegen Blutungsneigung gefährlich erscheint, kommt ein interventioneller Verschluss des li. Vorhofohres (mittels Katheter) in Betracht.
Geht Vorhofflimmern mit Beschwerden einher, so besteht weitere Handlungsbedarf. Mit einem Elektroimpuls (Kardioversion) kann der Rhythmus mit hoher Erfolgsaussicht wieder normalisiert werden. Häufig muss zuvor eine Schluckultraschall-Untersuchung des Herzens (TEE) durchgeführt werden, um sicher zu sein, dass sich keine Blutgerinnsel im li. Vorhof befinden.
Um das Wiederauftreten von Vorhofflimmern zu verhindern, sollten auslösende Faktoren (z. B. Schilddrüsenüberfunktion, Schlafapnoe-Syndrom, Bluthochdruck) ausgeschlossen bzw. optimal behandelt werden.
Die dauerhafte Einnahme spezieller Medikamente (Anti-Arrhythmika) kann das Risiko für das Wiederauftreten von Vorhofflimmern senken. Allerdings sollte ein Kardiologe Chancen und Risiken der einzelnen Substanzen individuell sorgfältig abwägen.
Unter bestimmten Bedingungen kann Vorhofflimmern mit einem speziellen Eingriff (Pulmonalvenenisolation) behandelt werden. Bei dieser Behandlung werden Katheter über die Leiste bis in den linken Vorhof vorgebracht. Dort wird unter Nutzung moderner Technik gezielt das Herzgewebe um die Lungenvenen-Einmündungen mit der Katheterspitze erwärmt und verödet (Ablation). Hintergrund ist die Erkenntnis, dass sehr schnelle elektrische Impulse aus den Lungenvenen eine Schlüsselrolle beim Vorhofflimmern spielen. Werden die Lungenvenen durch die Ablation vom Rest des Vorhofes elektrisch isoliert, so kann Vorhofflimmern geheilt werden. Der Mechanismus der Pulmonalvenenisolation zur Behandlung von Vorhofflimmern wird im Video illustriert.
Während des 1- bis 2-stündigen Eingriffes schläft der Patient (medikamentöser Schlaf, sog. Analgosedation). Normalerweise sind hierfür 2 Übernachtungen im Krankenhaus erforderlich.
Im HGZ Göttingen werden derzeit jährlich ca. 250 Katheterablationen in der linken Vorkammer zur Behandlung von Vorhofflimmern durchgeführt. In 60-70% der Fälle gelingt es, das Vorhofflimmern mit dem ersten Eingriff zu beseitigen, und bei ≥95% verläuft der Eingriff völlig komplikationsfrei. Gemäß einer aktuellen wissenschaftlichen Analyse (Goldstein K et al., Herzschrittmacherther Elektrophysiol. 2020, doi: 10.1007/s00399-020-00687-7) ist im Vergleich zu anderen Krankenhäuseren und Zentren im HGZ die Häufigkeit verschiedener Komplikationen niedrig (Tod 0.0%, TIA / Schlaganfall 0.1%, Perikardtamponade 0.4%, Leistenkomplikationen 1.5%). Ob eine Pulmonalvenenisolation im Einzelfall sinnvoll ist, hängt von verschiedenen Faktoren ab. Die HGZ-Kardiologen Dr. Hansen , Prof. Lüthje u. Prof. Vollmann sind erfahrene Rhythmologen und können Sie individuell beraten.
Weiterführende Informationen